- Четыре проблемы пирсинга — как сделать, чтобы не пожалеть
- Причины проблем с пирсингом
- Размещение пирсинга — придется немного подумать
- Анатомия
- Подвижность
- Размер имеет значение — украшения неподходящей длины или диаметра
- Инфекции — главная проблема пирсинга
- Чистота
- Перчатки
- Стерильные инструменты
- Обработка места прокола
- Стерилизация украшения
- Если не повезло — воспаление
- Досадная проблема — аллергические реакции
- Что делать после пирсинга — уход и наблюдение
- Сколько заживает пирсинг
- Лобный синусит (фронтит)
- Воспаление лобной пазухи
- Разновидности фронтита
- Симптомы фронтита
- Симптомы острого фронтита
- Симптомы хронического фронтита
- Обострения фронтита
- Фронтит: осложнения и последствия
- Диагностика
- Методы лечения
- Лечение в домашних условиях
- Прокол при фронтите
- Рекомендации после операции прокола
- Препараты лечения фронтита
- Профилактика
- Заключение
Четыре проблемы пирсинга — как сделать, чтобы не пожалеть
Что нужно знать, чтобы пирсинг принес удовольствие, а не превратился в нудную борьбу с проблемами.
Пирсинг может быть очень красивым и интересным украшением внешности, особенно продуманный и правильно сделанный. В наши дни привлекательность этого вида украшения тела растет — разрабатываются новые модификации, совершенствуются техники прокола, появляются новые средства ухода за ранкой. Но, принимая решение сделать себе такое украшение, не все знают, что пирсинг совсем гладко проходит не так часто, как хотелось бы.
К счастью, большинство проблем можно решить.
Причины проблем с пирсингом
Основные причины проблем пирсинга связаны с:
- неправильным размещением;
- размерами украшения;
- инфекциями;
- аллергическими реакциями.
Размещение пирсинга — придется немного подумать
Известное правило: тщательно выбирайте место, которое вы хотите проколоть. Конечно, красота прежде всего ;), но это не всё.
Подумайте, не будет ли мешать пирсинг выбранного места в повседневной жизни. Прокрутите в голове свой обычный день, попытайтесь представить все, что вы делаете. Не поленитесь почитать отзывы на форумах. Не мешает? Тогда дальше.
Анатомия
В месте прокола не должно быть крупных сосудов и нервов, особенно если это не поверхностный плоскостной пирсинг. Прокол крупного сосуда приведет как минимум к большой гематоме, и иногда остановить кровотечение невозможно без удаления украшения.
Особенно осторожно в этом плане нужно прокалывать язык — специалист должен быть готов к остановке сильного кровотечения. Готов — это не ватка с перекисью, а кровоостанавливающий зажим, умение и решимость им воспользоваться если «ливанёт»!
Кстати, почему-то очень популярные вопросы — как самому проколоть язык, как сделать пирсинг языка дома. Тут лучший ответ — никак. Поверьте, это самое неудачное место для самостоятельных экспериментов. В случае неудачного попадания шанс помочь себе самому небольшой.
Установка изделия поблизости от крупного нерва может привести к давлению на нерв, неприятным или болезненным ощущениям. В результате оставить в этом месте пирсинг все равно не получится, придется переделывать — так зачем рисковать?
Подвижность
Но даже сверка с анатомическим атласом не гарантирует, что проблемы не могут возникнуть внезапно. Первая проблема – если для прокола выбран подвижный участок тела, то украшение движется во время движений и царапает поверхность вашей кожи, мышц и даже костей. На это указывает красноватая кожа вокруг пирсинга и сильная боль. Такое постоянное раздражение глубоких тканей приводит к хроническому воспалению и рубцеванию. Не нужно терпеть «до последнего». Лучшим советом будет извлечение украшения, чтобы риск появления рубца был сведен к минимуму. В противном случае пирсинг может оставить грубый глубокий шрам, и украшение больше не доставит вам радости и удовольствия.
Неудачно выбранное место прокола на языке может привести к нарушению дикции или стиранию украшением зубной эмали. Генитальный пирсинг может вызвать проблемы при занятиях сексом или при мочеиспускании, и т.д.
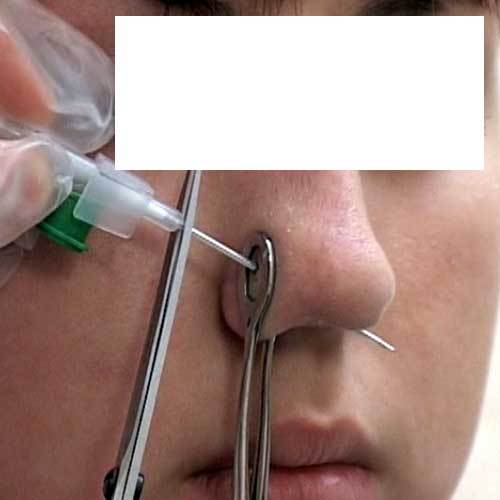
Размер имеет значение — украшения неподходящей длины или диаметра
Помните, что никакие драгоценности не должны быть видны сквозь кожу! Всегда консультируйтесь со специалистом для того, чтобы найти оптимальный диаметр и длину украшения. Будет лучше, если вы начнете с небольших ювелирных изделий, постепенно переходя к более крупными. В таком случае ваша кожа будет готова для дальнейшего растяжения. В любом случае, удалите украшение, если вы чувствуете какой-либо дискомфорт. Не терпите! Вы можете проколоть эту часть кожи позже.
Инфекции — главная проблема пирсинга
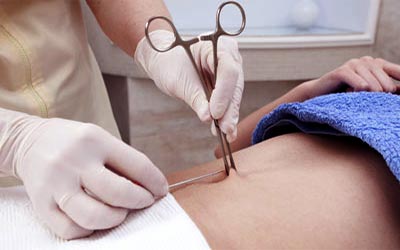
Человек, делающий вам пирсинг, всегда имеет контакт с вашей кожей, подкожной клетчаткой, а иногда и более глубокими тканями. В любом случае — это контакт с кровью. Инфекции при проколе могут быть вызваны грязными руками, плохой обработкой кожи, нестерильными инструментами и ювелирными изделиями. Конечно лучше, если процедуру проводит хирург. Иногда очень хорошие мастера получаются из операционных сестер. Если с хирургом не получается, следите, чтобы специалист, выполняющий установку пирсинга хотя бы соблюдал простые правила асептики.
Чистота
Помещение чистое, специалист одет и выглядит опрятно. Нигде не бегают домашние животные, специалист перед процедурой моет руки и т.д. Если место не выглядит чистым — скорее всего, оно такое и есть 😉
Перчатки
Специалист должен проводить процедуру в перчатках — причем перчатки должны быть открыты новые при вас. Бывают «мастера» у которых одна пара перчаток на весь день. Капельки крови от одного пациента могут попасть к следующим, а даже микрочастиц, содержащих вирус СПИДА или гепатита достаточно для заражения. И уж совсем недопустимо, чтобы процедуру делали без перчаток — даже если руки помыли.
Стерильные инструменты
Если это небольшой прокол, для которого достаточно иглы — она должна быть одноразовой. Если иглой не обойтись и нужно что-то по-больше — не постесняйтесь спросить где стерилизуют инструменты. Помните: этими инструментами до вас прокалывали кожу другому человеку! А если у него гепатит, СПИД или другие малоприятные вещи? Протирание спиртом, ультрафиолетовый или шариковый стерилизатор — не стерилизуют!
Если вам не могут показать сухо-жаровой шкаф или автоклав — смело вставайте и уходите
Обработка места прокола
Перед проколом участок кожи тщательно протирают спиртовым хлоргексидином, бетадином или другим антисептическим раствором, предназначенным для обработки операционного поля. Водного хлоргексидина или перекиси — недостаточно! Протирание должно быть тщательным, минимум 3 раза разными салфетками.
При проколах языка и щёк можно предварительно прополоскать рот водным раствором фурацилина или хлоргексидина — только не глотайте 😉
Некоторые поверхности невозможно нормально стерилизовать в условиях обычного процедурного кабинета — например, внутреннюю поверхность носа. И это сильно повышает риск инфекции.
Стерилизация украшения
Да-да, украшение до установки тоже стерилизуется. В идеале — оно должно быть в стерильной упаковке. В крайнем случае — долгое 
Если вы хотите проколоть например только одно ухо, а упаковка сережек парная — уточните у специалиста заранее, что он возьмет вам сережку из закрытой стерильной упаковки, а не из открытой ранее.
Если не повезло — воспаление
К сожалению, с имплантами всегда нужно быть готовым к проблемам. Иногда, несмотря на идеальную стерильность и соблюдение правил ранка все же воспаляется.
Если вы заметили выделяющийся зеленый или коричневый гной, или место пирсинга жарче, чем другие участки кожи, ткани красного цвета и болят, особенно если боль стала пульсирующей – немедленно посетите врача. Если начать лечение быстро, скорее всего достаточно будет:
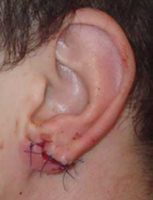 проблема после пирсинга
проблема после пирсинга извлечь украшение;
Если же затянуть поход к врачу, может потребоваться вскрытие очага воспаления, и может остаться заметный шрам. Еще хуже, если крупный нарыв вскрывается самостоятельно — тогда получаются самые некрасивые грубые рубцы. И совсем плохо, если нарыв не вскрывается — тогда бактериальная инфекция может вызвать заражение крови, а это уже смертельно опасно.
Итак: попавшие в ранку патогенные микроорганизмы вызывают различные нарывы, которые иногда очень трудно лечить, а наличие в ней постороннего предмета ещё затрудняет лечение многократно. Поэтому первое правило: при любых инфекциях — извлечь имплант. Второе правило — все-таки идем к врачу.
Досадная проблема — аллергические реакции
Эта проблема является наименее явной. Вы никогда не узнаете о своей аллергии, пока она появится. Так что будьте осторожны и, если вы вообще аллергичный человек, сдайте анализы на аллергены. Аллергия на металл может вызвать такие же симптомы, как обычная контактная аллергия: зуд, покраснение тканей, отёк. Боли обычно нет, может быть легкий дискомфорт из-за сдавления тканей отеком.
Лучшим решением будет извлечь украшение, попить антигистаминные препараты (например зодак, зиртек, эриус — 2-3 дня) и поискать материал, который вам больше подойдет.
- Титан по статистике наименее аллергичный металл. Это лучший материал для свежего пирсинга.
- Хирургическая сталь — тоже допустимо, но проблемы заметно чаще.
- Никель вообще не стоит пробовать.
- Про золото и серебро мнения расходятся — медицинской статистики серьезной по ним нет, отзывы мастеров пирсинга противоречивы.
Если металлы не подходят вам совсем, выбирайте плотный пластик, можно с покрытием «под металл». Единственная проблема, что оно стирается и надо менять украшение через месяц.
Лучше начинать с титана, если он все-таки не пошел — пробуйте золото, серебро или сталь. Если и они не идут — меняйте на пластик
Обычно недели-двух достаточно, чтобы сделать вывод — лучше с этим материалом или нет.
Кроме того, мастер может порекомендовать вам наружные средства ухода за свежим пирсингом. Но на них тоже иногда может быть аллергия.
Что делать после пирсинга — уход и наблюдение
В любом случае, помните: прокол и установка украшения – это не конец всей процедуры. Вы должны помнить о последующем уходе, особенно в первое время.
Регулярная обработка кожи вокруг прокола, промывание раневого канала неспиртовыми антисептиками, просто регулярный внимательный его осмотр — входят в процедуру!
Как это правильно делать специалист, выполнивший прокол должен вам четко объяснить.
Спланируйте время для пирсинга — после процедуры минимум 3 дня место прокола нельзя будет мочить, чтобы не занести инфекцию.
Заранее продумайте, кто будет вам помогать с осмотром, если пирсинг в труднодоступном месте. Ведь даже заднюю поверхность своей мочки человек не может увидеть, а бывает спереди ещё все нормально, а сзади уже начинается воспаление.
Если ваши отверстия и кожа вокруг покраснели, зудят, или проявляются какие-либо другие симптомы дерматита, поменяйте продукты по уходу за кожей. Попейте антигистаминные препараты 2-3 дня (зодак, зиртек, эриус). Если становится лучше, но затем симптомы снова возвращаются — можно предположить аллергию на металл — меняйте украшение.
Хуже, если появляются признаки нарастающего воспаления:
- боль;
- пульсация;
- отек;
- местное (а тем более общее) повышение температуры;
- нарастающая краснота вокруг пирсинга.
В этом случае немедленно обращайтесь к врачу. Отличить воспаление от аллергии не всегда просто, особенно если процесс затянуть. Иногда все начинается как аллергия, она мешает нормальному заживлению раневого канала и уже потом присоединяется микробное воспаление и тогда разобраться в процессе довольно сложно. Поэтому:
чем раньше вы покажетесь специалисту, тем больше шансов быстро и без потерь исправить ситуацию
Внимательно относиться к пирсингу нужно до тех пор, пока все внутри прокола не заживёт окончательно и не сформируются прочные стенки канала.
Сколько заживает пирсинг
Конечно, все очень индивидуально. К сожалению, само наличие инородного тела (даже стерильного, даже из правильного материала) замедляет процесс заживления раневого канала. Итоговое время заживления зависит от правильного ухода, зоны прокола, длины и диаметра прокола, подвижности места, индивидуальных особенностей организма. Приблизительные сроки окончательного заживления пирсинга:
- мочка уха — шесть недель
- вершина уха — по крайней мере три — четыре месяца
- нос — два — три месяца
- язык — один — два месяца
- пупок и гениталии — до года
если у вас есть какие-либо хронические заболевания (особенно болезни сердца или плохая свертываемость крови), аллергия на что-либо, если вы принимаете какие-либо лекарства (особенно понижающие свертываемость крови — аспирин, кардиомагнил, витамин Е) — скажите об этом специалисту ДО процедуры.
Лобный синусит (фронтит)

Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости — все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие — стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски;
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С — 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Самые известные – ингаляции. Это — вдыхание паров отваров лекарственных трав (ромашка, лавровый лист) с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит — результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
- поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
- санаторно – курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.