- Келоид
- Что такое келоид?
- Код по МКБ
- Причины возникновения келоида
- На каких участках тела келоиды появляются наиболее часто?
- Факторы риска келоидных рубцов
- Симптомы
- Диагностика
- Лечение
- Консервативные методы лечения
- Удаление келоидов
- Профилактика
- Келоид после пирсинга уха
- Лечение рубцовой деформации мочки уха радиоволновым методом
- Клинические формы рубцов
- Виды келоидных рубцов
- Патогенез келоидного рубца
- I этап (при появлении первых признаков формирования рубца)
- II этап (при сформировавшемся рубце)
- Клинический случай
Келоид
После пореза или других повреждений кожа самостоятельно восстанавливается. Этот процесс завершается образованием рубцов разного вида; из них не самый приятный вариант — келоиды.
Что такое келоид?
Это рост избыточной рубцовой ткани в том месте, где ранее произошло повреждение кожи. Келоидные рубцы относят к гипертрофическим. Они могут быть размером больше самого шрама, захватывая здоровую кожу. Этот процесс происходит из-за избыточного синтеза коллагена в месте травмы, источником возникновения келоида считают линию разреза или травмы. Предсказать, возникнет келоидный рубец или нет, достаточно сложно, так как заживление у разных пациентов идет по-разному.
Код по МКБ
По международной классификации болезней патологию относят к рубрике L91.0 — “Келоидный рубец”.
Причины возникновения келоида
Келоид возникает после повреждения кожи. Причинами могут быть:
- акне (угри)
- ожоги
- ветряная оспа (ветрянка), опоясывающий герпес
- прокалывание ушей. Келоиды на ушах могут возникнуть даже после незначительных травм, например, после попытки пирсинга. Келоид на носу также чаще всего бывает после прокалывания.
- незначительные царапины, в том числе, причиненные животными
- хирургические вмешательства или травмы
- вакцинация
- татуировки.
Иногда человек может и не вспомнить, какая причина привела к образованию гипертрофического рубца.
На каких участках тела келоиды появляются наиболее часто?
- участки кожи на груди вокруг грудины
- верхняя часть руки, плеча (область дельтовидной мышцы)
- верхняя часть спины
- мочки ушей.
Факторы риска келоидных рубцов
Темнокожие люди более склонны к образованию келоида, чем люди со светлой кожей, чаще эта патология поражает африканцев, жителей Латинской Америки и Юго-Восточной Азии. Подвержена заболеванию молодёжь от 10 до 20 лет, часты случаи семейной патологии.
Симптомы
Келоидные рубцы имеют следующие характеристики:
- возвышаются над кожей
- имеют гладкую, блестящую поверхность
- локализованы на месте, где была травма кожи
- кожа над рубцом чувствительная и чешется, может быть болезненность. Часто возникает раздражение от трения, например, одеждой.
- сам рубец больше размером, чем рана, ему предшествовавшая
- могут быть телесного цвета, розоватого или красного. Недавно возникшие рубцы имеют фиолетово-красноватый оттенок, который со временем светлеет.
- если в течение первого года после образования рубца на него попадали солнечные лучи, то загар в месте келоида будет темнее, чем на здоровой коже.
- обычно плотные на ощупь, имеют консистенцию резины. Келоид после пирсинга уха может быть в виде мягких комочков.
Обычно келоиды не опасны и не наносят вреда здоровью, однако ухудшают внешний вид кожи. Со временем образования могут стать меньше, тоньше и не такими заметными, как в начале.
Диагностика
Обычно для постановки диагноза достаточно осмотра врачом-дерматологом. Иногда специалист может рекомендовать биопсию (исследование фрагмента кожи под микроскопом) для исключения других типов кожных новообразований. При электронной микроскопии видно, что коллагеновые волокна в рубце расположены случайно в плотном соединительнотканном матриксе. В обычных, не гипертрофированных рубцах они расположены параллельно поверхности кожи.
Лечение
Лечение келоида проводит дерматолог, пластический хирург. Вмешательство нужно, если шрамы
- имеют неприятный вид и пациент хочет их уменьшить
- зудят или болят
- ограничивают движения.
Консервативные методы лечения
Терапевтические методы не могут полностью избавить пациента от рубцов, но могут сделать их менее заметными. Применяют:
- Инъекции кортикостероидов. Для этого рубец обкалывают препаратом для уменьшения объема и сглаживания поверхности. Обычно делают три инъекции с интервалом в 4-6 недель. Если нет улучшения, лечение продолжают до нескольких месяцев.
- Силиконовые гели и накладки. Их продают в аптеках и используют во время заживления (не для открытых ран), чтобы уменьшить красноту и попытаться уменьшить выработку коллагена. Особенно эффективны после ожогов и пересадки кожи. Для получения эффекта гели нужно наносить не менее, чем на 12 часов каждый день в течение минимум 3 месяцев. Накладки давят на шрам, не давая ему разрастаться, их используют 24 часа в сутки в течение 6-12 месяцев.
Удаление келоидов
Хирургическая операция может улучшить внешний вид кожи. С её помощью можно изменить расположение и форму шрама, удалить плотную рубцовую ткань, которая мешает движениям. Но операция, в свою очередь, может оставить шрам, который будет заметен до 2 лет. Кроме того, хирургическое лечение может вызвать еще более интенсивный синтез коллагена и разрастание келоида.
Часто проводят комплексную терапию — удаляют рубец и сразу начинают лечение инъекциями кортикостероидов, чтобы предупредить избыточный рост ткани.
Для хирургического лечения используют:
- криотерапию (замораживание)
- лазерное лечение
- иссечение с помощью скальпеля
- лучевую терапию. Низкие дозы поверхностной радиотерапии назначают только в самых тяжелых случаях, так как возможны серьезные побочные эффекты.
Применение антигистаминных средств, препаратов ретиноевой кислоты, витамина А, витамина Е, цинка, верапамила не показало выраженного эффекта. Возможна терапия интерферонами, так как эти препараты тормозят синтез коллагена фибробластами. В исследованиях выявлено уменьшение высоты рубца на 30% при введении в него интерферона трижды в неделю в течение 3 недель. К сожалению, эта терапия сопряжена с высоким риском побочных явлений: гриппоподобного эффекта, лихорадки, болезненности во время инъекций.
Профилактика
Если была травма кожи, то не стоит подвергать это место действию солнечных лучей. Перед выходом на улицу стоит накрыть место повреждения лейкопластырем или использовать солнцезащитные средства c SPF не ниже 15.
Для взрослых защита места травмы должна быть минимум 6 месяцев, а для детей — не менее 18 месяцев.
После оперативных вмешательств для профилактики могут быть использованы мази, например, имиквимод (алдара). Иногда может помочь смазывание свежего рубца увлажняющими кремами.
Келоид после пирсинга уха

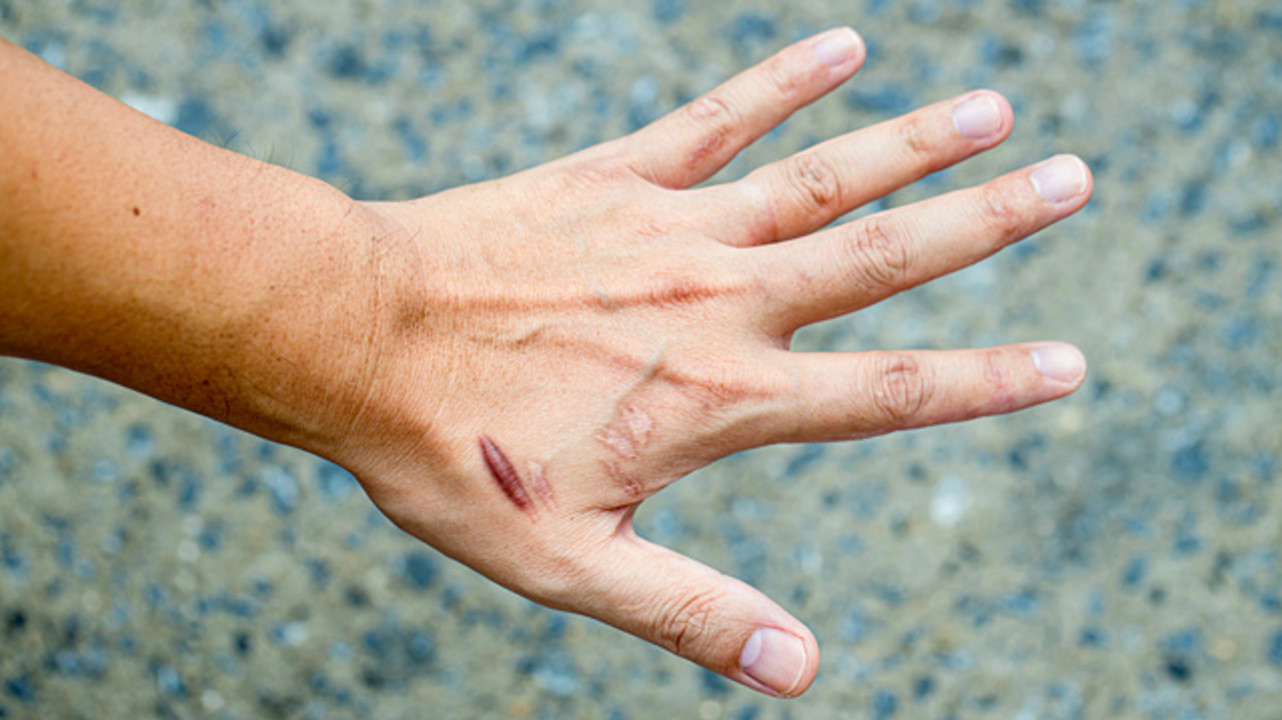
Обычно, когда нарушается целостность кожи – порезом , глубокой царапиной , проколом – на этом месте возникает небольшой, ничем не примечательный шрам. Наверняка, у большинства из вас есть такие. Они называются гипертрофические . Но есть ряд людей, у которых на месте ран возникают некрасивые, яркие рубцы – келоиды .
Как отличить келоидный шрам от обычного?
- Обычный шрам – гипертрофический – сохраняет форму раны, он ровный и не выходит за ее края. Келоидный рубец всегда разрастается в несколько раз больше линии, обладает неровным краем и формой, неоднородный по текстуре.
- Кроме эстетических, обычный шрам не доставляет никаких проблем – после заживления он не болит. Пациенты с келоидным рубцом часто жалуются – на боль, зуд в рубце, чувство стягивания кожи и нарушение чувствительности в ране.
- Гипертрофические рубцы со временем бледнеют, выравниваются по цвету, практически сливаясь с оттенком здоровой кожи, становятся плоскими и практически не кровоснабжаются. Келоидные рубцы со временем становятся твердыми и блестящими, с узелками. Они почти не меняются – так и остаются багровыми или синюшными и прорастая кровеносными сосудами.
- В келоидном рубце всегда в несколько раз большее содержание коллагена, чем в здоровой коже, а клетки в нем располагаются хаотично.
Если я вам покажу картинку, вы наверняка вспомните, что видели келоидные рубцы .
Почему в некоторых случаях вместо обычного шрама образуется именно келоид мы до сих пор не знаем и крайне сложно определить, относитесь ли вы к группе риска. Известно только, что чаще всего появление келоида генетически определено. Это значит, что если у кого-то из ваших родителей или бабушек-дедушек были келоидные шрамы, у вас тоже есть шанс.
Еще мы знаем, что больше к келоидным рубцам склонны женщины; наиболее активно келоиды образуются в возрасте активного гормонального статуса – до 30 лет. Но пока не знаем почему келоиды появляются в основном выше диафрагмы, в верхней части туловища – на плечах, предплечьях, шее, лице.
Всегда ли появляются келоидные рубцы? Нет, но вероятность очень высокая – выше 50%. Почему так происходит – не знает никто. А еще крайне сложно определить, относитесь ли вы к группе риска, и предугадать, будет у вас келоид или нет.
Запускает образование келоидов повреждение базальной мембраны кожи –она находится сразу под эпителием, самым верхним слоем нашей кожи. Повреждается базальная мембрана любым нарушением целостности кожи – прокалыванием ушей , когда образуются глубокие прыщи акне , порезах и глубоких царапинах, при инфицировании раны, ее затягивании или повторном ранении в том же месте. Поэтому всем, кто склонен к образованию келоидных рубцов, нужно избегать татуировок , пирсинга и других повреждений кожи (в том числе порезов, ожогов и выдавливания прыщей).
Но самое неприятное, кроме внешнего вида келоидного рубца, что любое механическое воздействие – трение, попытка удалить – почти всегда приводит к разрастанию келоида в геометрической прогрессии. Поэтому келоидные рубцы лучше не трогать. Особенно, если это уши. Последствия могут быть самыми печальными.
Как лечат келоидные рубцы?
Бесполезно пытаться удалить келоидные рубцы хирургически или лазером — они становятся от этого еще больше, разрастаясь в геометрической прогрессии. Но дерматокосметологи научились использовать для этой цели лекарства (они делают инъекции препаратов, останавливающих рост фибробластов или соединительной ткани), жидкий азот, лучевую терапию и некоторые виды лазеров. Рост келоидных рубцов останавливает нанесение на рану геля на силиконовой основе. Опять же, почему – никто не знает.
Что делать, если у вас после прокола ушей, или травмы появился шрам, похожий на келоидный рубец?
Не откладывая, обращайтесь к своему дерматокосметологу. Если этот специалист я или мои коллеги — запишитесь к нам на консультацию онлайн и приходите: Москва, Скатертный пер., 28.
Автор: Юлия Щербатова , кандидат мед. наук, врач дерматохирург, челюстно-лицевой хирург, дерматокосметолог
Лечение рубцовой деформации мочки уха радиоволновым методом
- Клинические формы рубцов
- Виды келоидных рубцов
- Патогенез келоидного рубца
- I этап (при появлении первых признаков формирования рубца)
- II этап (при сформировавшемся рубце)
- Клинический случай
Рубец — плотное соединительнотканное образование, возникающее вследствие регенерации тканей после повреждения или воспаления.
Клинические формы рубцов
- Нормотрофические рубцы.
- Атрофические рубцы.
- Гипертрофические рубцы (линейные или широко распространяющие).
- Келоидные рубцы (малые или крупные). Келоидный рубец — это один из вариантов рубцов. Этот рубец является самым неблагоприятным для коррекции разновидности рубцов.
Виды келоидных рубцов
Есть 2 классификации келоидных рубцов: по причинам возникновения и по возрасту шрама.
1. По причинам возникновения коллоидные шрамы делятся на 2 большие группы:
- Истинные или первичные. Они возникают без воздействия внешних сил на кожный покров человека. Чаще всего такие образования локализуются на груди, шее, спине и ушах;
- Ложные или вторичные. Возникают вследствие травм, ожогов и заболеваний кожного покрова.
2. По возрасту рубцы коллоидного типа бывают:
- Молодые: Они имеют яркую окраску, кожа глянцевая. Молодое образование может быть болезненным, отмечается стягивание кожи в области шрама. Срок существование от 3-х месяцев до 3-х лет.
- Старые: Они бледнеют, становятся шершавыми и узловатыми. Рост рубца прекращается спустя несколько лет. Срок существование от 3-х до 5-ти лет.
В большинстве случаев келоидный рубец появляется после:
- ожогов кожи;
- проведения оперативных вмешательств;
- травм кожных покровов;
- укусов насекомых;
- пирсинга;
- татуажа.
Патогенез келоидного рубца
- возникает в результате длительного воспаления;
- однако ведущую роль отдают генетический предрасположенности, результатом которой является пролиферация особых популяций гигантских фибробластов, которые отличаются высоким обменом в-в и синтезом коллагена.
Общепринятый алгоритм лечения патологических рубцов.
I этап (при появлении первых признаков формирования рубца)
- введение пролонгированных кортикостероидов в рубцовую ткань — выполняется 1 раз в 30 дней на глубину 2-4 мм;
- электрофорез с КС мазями
- ферментотерапия (лонгидаза);
- аппликация парафина, (озонерита);
- криодеструкция;
- ультразвук;
- лучевая терапия.
II этап (при сформировавшемся рубце)
- Криодеструкция, СВЧ -терапия;
- Хирургическое иссечение в сочетании с а/б терапии, ГКС, ферментов;
- Лазерная дермобразия+ состемная энзимотерапия.
Клинический случай
Пациентка. 31 год. В марте 2020 обратилась к лор-врачу с жалобами на образования левой мочки уха. Со слов пациента: 5 лет назад, после прокалывания повторно левой мочки уха, появился дискомфорт и покалывания. Через месяц стала замечать уплотнение и изменение цвета кожи левой мочки уха. Были попытки удалить келоидный рубец (удаляли два раза), без положительной динамики. В течение 3-х месяцев был проведен курс консервативной терапии по общепринятому алгоритму и 13.06.2020 келоидный рубец левой мочки уха удален с помощью малоинвазивного метода- радиоволновой хирургии.
Рис 1. Фото до консервативной терапии — мы можем по цвету и форме рубца увидеть активную пролиферацию (активный процесс гипертрофии рубца). В этот период нельзя оперировать. Фото после проведённой консервативной терапии, как подготовительный этап к хирургическому лечению. На фото видно изменение цвета и размера рубца, что говорит о завершении активной пролиферации рубца и возможности к хирургическому лечению.
Рис 2. Фото сразу после удаление келоидного рубца.